Kurzajki skąd się biorą?
Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Ich pojawienie się może być nieestetyczne, a czasem nawet bolesne, dlatego wiele osób poszukuje informacji na temat przyczyn ich powstawania oraz skutecznych metod leczenia. Zrozumienie, skąd biorą się kurzajki, jest kluczowe do zapobiegania ich nawrotom i eliminacji. W niniejszym artykule zgłębimy ten temat, omawiając wirusowe podłoże tych zmian skórnych, drogi zakażenia oraz czynniki sprzyjające ich rozwojowi.
Brodawki to zmiany skórne o łagodnym charakterze, wywoływane przez infekcję wirusową. Głównym sprawcą jest wirus brodawczaka ludzkiego, czyli Human Papillomavirus (HPV). Istnieje ponad sto typów tego wirusa, a każdy z nich może powodować inne rodzaje brodawek w różnych lokalizacjach na ciele. Niektóre typy HPV są bardziej powszechne i łagodniejsze, podczas gdy inne mogą wiązać się z większym ryzykiem rozwoju zmian przednowotworowych, zwłaszcza w przypadku brodawek płciowych. Zakażenie HPV jest bardzo powszechne, a wiele osób przechodzi przez życie, nie zdając sobie sprawy z obecności wirusa w swoim organizmie, dopóki nie pojawią się widoczne zmiany skórne.
Wirus HPV jest niezwykle zaraźliwy i potrafi przetrwać w środowisku zewnętrznym, na przykład na powierzchniach wspólnego użytku. Kontakt bezpośredni ze skórą osoby zakażonej jest najczęstszą drogą przenoszenia wirusa. Dotyczy to zarówno kontaktu skóra do skóry, jak i kontaktu z przedmiotami, które miały kontakt z zainfekowaną skórą, takimi jak ręczniki, obuwie czy przybory higieny osobistej. Drobne skaleczenia, otarcia czy maceracja skóry ułatwiają wirusowi wniknięcie do organizmu i zainicjowanie infekcji. Dlatego też miejsca takie jak baseny, sauny, siłownie czy szatnie są często wymieniane jako miejsca, gdzie ryzyko zakażenia jest podwyższone.
System odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U osób z silnym układem immunologicznym infekcja może przebiegać bezobjawowo, a wirus zostaje skutecznie zwalczony przez organizm. Jednak u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, stresu, nieodpowiedniej diety, stosowania niektórych leków immunosupresyjnych, a także u dzieci i osób starszych, wirus ma większe szanse na rozwój i wywołanie widocznych zmian skórnych w postaci kurzajek. To wyjaśnia, dlaczego niektóre osoby są bardziej podatne na infekcje HPV niż inne.
Główne przyczyny powstawania kurzajek i ich charakterystyka
Główną i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten wszechobecny wirus może przetrwać w środowisku zewnętrznym i infekować komórki naskórka, prowadząc do ich nieprawidłowego, nadmiernego wzrostu. Wyróżnia się wiele typów wirusa HPV, a każdy z nich ma tendencję do atakowania określonych obszarów skóry i wywoływania specyficznych rodzajów brodawek. Na przykład, typy wirusa odpowiedzialne za kurzajki pospolite (na dłoniach i stopach) różnią się od tych, które powodują brodawki płciowe.
Zakażenie wirusem HPV najczęściej następuje poprzez bezpośredni kontakt ze skórą osoby zainfekowanej. Możliwe jest również zakażenie pośrednie, na przykład poprzez kontakt z przedmiotami, które miały kontakt z wirusem, takimi jak ręczniki, obuwie, czy też powierzchnie w miejscach publicznych, takich jak baseny, sauny, czy szatnie. Drobne skaleczenia, otarcia, pęknięcia naskórka lub maceracja skóry (np. pod wpływem długotrwałego kontaktu z wodą) stanowią bramę dla wirusa do wniknięcia w głąb skóry. Wirus namnaża się w komórkach naskórka, powodując ich niekontrolowany rozrost.
Czas inkubacji wirusa HPV, czyli okres od momentu zakażenia do pojawienia się widocznych kurzajek, może być bardzo zmienny. Zazwyczaj trwa od kilku tygodni do kilku miesięcy, a czasem nawet dłużej. W tym czasie wirus może pozostawać w organizmie w stanie uśpienia, nie dając żadnych objawów. Układ odpornościowy zdrowej osoby często radzi sobie z wirusem samoistnie, eliminując go bez konieczności leczenia. Jednak u osób z osłabioną odpornością, wirus ma większe szanse na przetrwanie i wywołanie zmian skórnych.
Istnieje kilka rodzajów kurzajek, które różnią się wyglądem, lokalizacją i często typem wirusa HPV, który je wywołuje. Najczęściej spotykane to:
- Kurzajki pospolite (verrucae vulgares): Są to twarde, szorstkie, guzkowate zmiany skórne, często z czarnymi punkcikami widocznymi wewnątrz (zakrzepłe naczynia krwionośne). Najczęściej pojawiają się na palcach, dłoniach i łokciach.
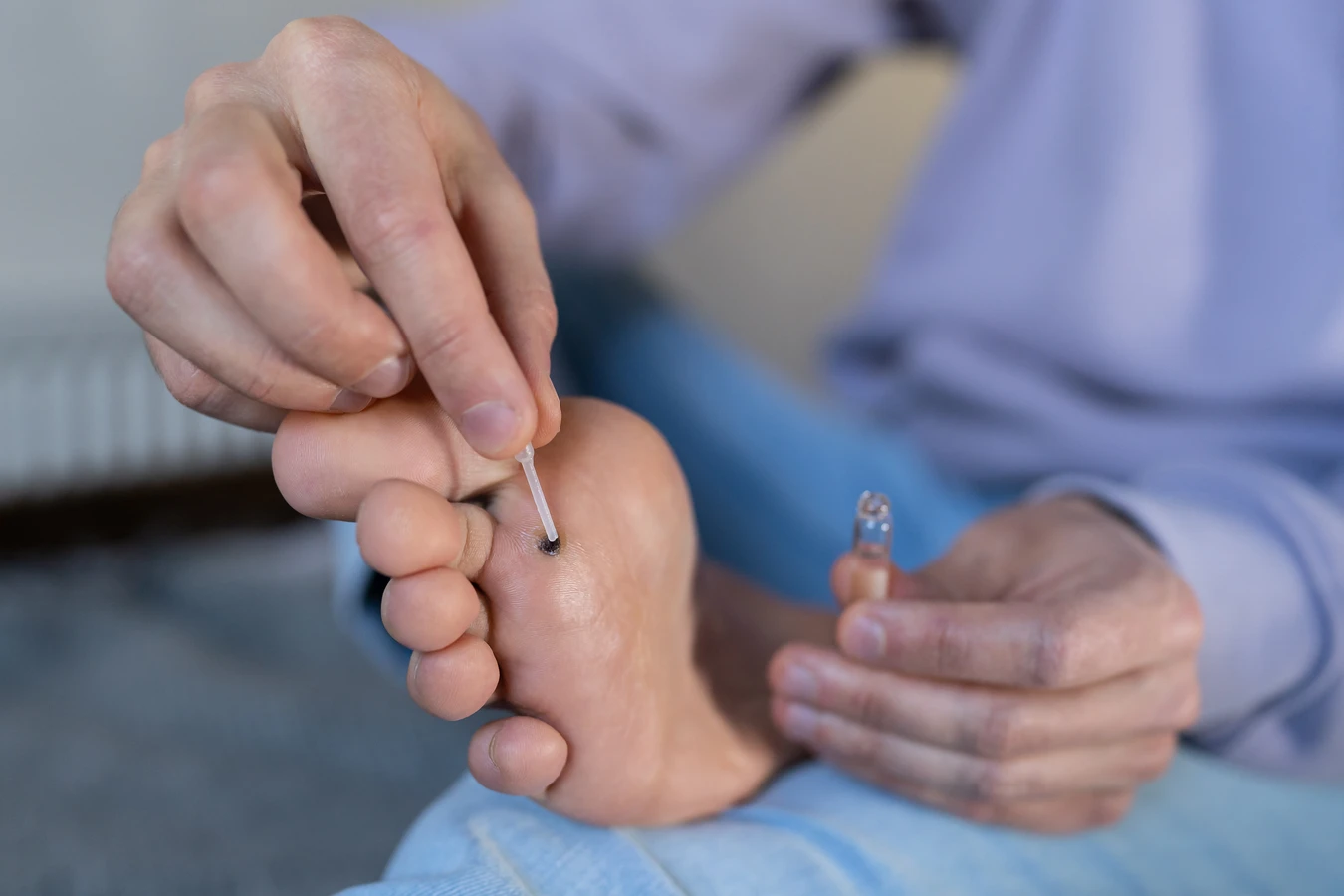
- Kurzajki stóp (verrucae plantares): Zlokalizowane na podeszwach stóp, często wpuklają się do środka pod naciskiem chodzenia, co może powodować ból. Mogą być pokryte zrogowaciałym naskórkiem i przypominać odciski.
- Brodawek płaskich (verrucae planae): Mniejsze, gładkie, płaskie zmiany, zazwyczaj o żółtawo-brązowym zabarwieniu. Częściej występują na twarzy, grzbietach rąk i nogach.
- Brodawki nitkowate (verrucae filiformes): Długie, cienkie narośla przypominające nitki, najczęściej pojawiające się na szyi, twarzy lub powiekach.
- Brodawki mozaikowe: Są to skupiska drobnych brodawek, które tworzą większą, zbitą powierzchnię, często na dłoniach lub stopach.
Czynniki takie jak osłabienie odporności, stres, długotrwałe narażenie na wilgoć (np. poprzez częste chodzenie boso w miejscach publicznych), a także drobne urazy skóry, sprzyjają rozwojowi kurzajek. U osób z atopowym zapaleniem skóry, które mają uszkodzoną barierę ochronną skóry, ryzyko zakażenia wirusem HPV jest również wyższe.
Jak dochodzi do zakażenia kurzajkami w codziennym życiu

Miejsca publiczne, zwłaszcza te o podwyższonej wilgotności, stanowią idealne środowisko do przetrwania i rozprzestrzeniania się wirusa HPV. Baseny, sauny, prysznice publiczne, szatnie, sale gimnastyczne, a także wspólne łazienki to miejsca, gdzie ryzyko zakażenia jest znacząco podwyższone. Wirus może przetrwać na mokrych powierzchniach, takich jak podłogi, ręczniki, czy sprzęt do ćwiczeń. Noszenie obuwia ochronnego w takich miejscach, a także unikanie chodzenia boso, może znacznie zmniejszyć ryzyko infekcji. Należy pamiętać, że nawet niewidoczne gołym okiem cząsteczki wirusa mogą znajdować się na powierzchniach.
Dodatkowo, zakażenie może nastąpić poprzez używanie wspólnych przedmiotów osobistych, takich jak ręczniki, maszynki do golenia, czy narzędzia do pielęgnacji paznokci. Dzielenie się tymi przedmiotami z osobą zakażoną, nawet jeśli nie posiada ona widocznych kurzajek, może prowadzić do przeniesienia wirusa. Samoinfekcja, czyli przenoszenie wirusa z jednej części ciała na drugą, jest również częstym zjawiskiem. Na przykład, jeśli osoba rozdrapie istniejącą kurzajkę, wirus może zostać przeniesiony na inne obszary skóry, prowadząc do powstania nowych zmian.
Warto podkreślić, że nie każda ekspozycja na wirusa HPV skutkuje rozwojem kurzajek. Układ odpornościowy zdrowej osoby zazwyczaj jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży spowodować widoczne zmiany skórne. Jednakże, pewne czynniki mogą zwiększać podatność na infekcję i sprzyjać rozwojowi brodawek:
- Osłabiona odporność: Stres, niedobory żywieniowe, choroby przewlekłe, przyjmowanie leków immunosupresyjnych, a także okresy takie jak ciąża, mogą obniżać zdolność organizmu do zwalczania infekcji wirusowych.
- Uszkodzona skóra: Drobne skaleczenia, otarcia, pęknięcia naskórka, a także maceracja skóry spowodowana długotrwałym kontaktem z wodą lub wilgocią i otarcia, ułatwiają wirusowi wniknięcie do naskórka.
- Częste mikrourazy: Powtarzające się mikrourazy skóry, na przykład na stopach wynikające z noszenia niewygodnego obuwia, mogą ułatwiać wnikanie wirusa.
- Wiek: Dzieci i młodzież, a także osoby starsze, mogą mieć słabszy układ odpornościowy, co czyni je bardziej podatnymi na infekcje wirusowe, w tym HPV.
Świadomość tych mechanizmów zakażenia pozwala na podjęcie odpowiednich środków profilaktycznych, takich jak dbanie o higienę osobistą, unikanie dzielenia się przedmiotami osobistymi, noszenie obuwia ochronnego w miejscach publicznych oraz dbanie o ogólną kondycję organizmu i wzmacnianie układu odpornościowego.
Jak organizm reaguje na wirusa powodującego kurzajki
Organizm człowieka posiada złożony system odpornościowy, którego zadaniem jest rozpoznawanie i zwalczanie patogenów, w tym wirusów takich jak HPV. Kiedy wirus brodawczaka ludzkiego wniknie do naskórka, komórki układu odpornościowego, takie jak komórki dendrytyczne i makrofagi, są aktywowane. Rozpoczyna się proces zapalny, który ma na celu zlokalizowanie i zniszczenie zainfekowanych komórek. W idealnych warunkach, układ odpornościowy jest w stanie skutecznie wyeliminować wirusa, zanim dojdzie do rozwoju widocznych zmian skórnych.
Wirus HPV, po wniknięciu do komórek nabłonka, zaczyna się w nich namnażać, wykorzystując mechanizmy komórkowe gospodarza. Infekcja ta prowadzi do zaburzeń w cyklu komórkowym, powodując niekontrolowany wzrost i podziały zainfekowanych komórek. To właśnie ten nadmierny rozrost keratynocytów (komórek naskórka) jest odpowiedzialny za tworzenie się charakterystycznej, szorstkiej powierzchni brodawek. Wirus HPV jest specyficzny, ponieważ potrafi wywołać przewlekłą infekcję, a jego obecność może być trudna do wykrycia dla układu odpornościowego.
Odpowiedź immunologiczna organizmu na wirusa HPV może przyjmować różne formy. U większości osób zakażonych wirusem układ odpornościowy rozwija odpowiedź komórkową, która prowadzi do eliminacji wirusa w ciągu kilku miesięcy lub lat. W tym czasie wirus może pozostawać uśpiony, a następnie zaniknąć samoistnie. Jednak u niektórych osób, zwłaszcza tych z osłabioną odpornością, wirus może przetrwać i wywołać przewlekłe infekcje, manifestujące się jako uporczywe kurzajki. W takich przypadkach, komórki odpornościowe mogą nie być w stanie skutecznie zwalczyć wszystkich zainfekowanych komórek.
Nawrót kurzajek po leczeniu często wynika z faktu, że wirus HPV może przetrwać w skórze w postaci utajonej, nawet po usunięciu widocznych brodawek. Komórki skóry mogą zawierać cząsteczki wirusa, które nie wywołują objawów, ale mogą reaktywować się w sprzyjających warunkach, na przykład przy ponownym osłabieniu odporności. Dlatego też, skuteczne leczenie kurzajek często wymaga nie tylko usunięcia istniejących zmian, ale także wspierania układu odpornościowego w eliminacji wirusa z organizmu.
Czynniki, które wpływają na reakcję organizmu na wirusa HPV i rozwój kurzajek, obejmują:
- Stan układu odpornościowego: Im silniejszy układ odpornościowy, tym większa szansa na szybkie i skuteczne zwalczenie wirusa.
- Typ wirusa HPV: Niektóre typy wirusa są bardziej agresywne i trudniejsze do wyeliminowania przez organizm.
- Czas ekspozycji i ilość wirusa: Długotrwałe lub wielokrotne narażenie na wirusa może zwiększyć jego zdolność do zakażenia.
- Indywidualne predyspozycje genetyczne: Pewne osoby mogą być genetycznie bardziej podatne na infekcje wirusowe.
- Obecność innych chorób: Choroby przewlekłe, takie jak cukrzyca czy HIV, mogą negatywnie wpływać na zdolność organizmu do walki z infekcjami.
Zrozumienie tych mechanizmów pozwala docenić rolę profilaktyki i dbania o ogólny stan zdrowia w zapobieganiu i leczeniu kurzajek. Wzmocnienie odporności może pomóc organizmowi w skuteczniejszym radzeniu sobie z wirusem HPV, zmniejszając ryzyko nawrotów.
Czynniki sprzyjające rozwojowi kurzajek u różnych grup osób
Chociaż kurzajki mogą pojawić się u każdego, istnieją pewne grupy osób, które są bardziej narażone na rozwój tych nieestetycznych zmian skórnych. Zrozumienie tych czynników ryzyka pozwala na lepsze zapobieganie i świadome podejście do profilaktyki. Kluczową rolę odgrywa tutaj stan układu odpornościowego, ale nie jest to jedyny element. Wpływ na podatność mają również czynniki zewnętrzne i wewnętrzne, które ułatwiają wirusowi HPV wniknięcie do organizmu i rozpoczęcie infekcji.
Dzieci i młodzież stanowią grupę szczególnie narażoną na kurzajki. Ich układ odpornościowy jest wciąż w fazie rozwoju, co sprawia, że mogą być bardziej podatne na infekcje wirusowe. Dodatkowo, dzieci często bawią się na zewnątrz, mają częstszy kontakt fizyczny z rówieśnikami i mogą nie przestrzegać zasad higieny tak rygorystycznie jak dorośli. Miejsca takie jak place zabaw, baseny szkolne czy zajęcia sportowe mogą być ogniskami zakażeń wirusem HPV. Chociaż większość kurzajek u dzieci jest niegroźna i często zanika samoistnie wraz z dojrzewaniem układu odpornościowego, mogą one stanowić źródło dyskomfortu i być przyczyną nieśmiałości.
Osoby z osłabionym układem odpornościowym, niezależnie od wieku, są również bardziej podatne na rozwój kurzajek. Do tej grupy należą pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV, osoby cierpiące na choroby autoimmunologiczne, a także osoby przyjmujące leki immunosupresyjne. U tych pacjentów wirus HPV może prowadzić do rozwoju rozleglejszych i trudniejszych do leczenia zmian, a w niektórych przypadkach nawet do zwiększonego ryzyka rozwoju nowotworów związanych z HPV. Dlatego też, u osób z obniżoną odpornością szczególne znaczenie ma profilaktyka i szybkie reagowanie na pojawienie się zmian skórnych.
Pracownicy służby zdrowia, a także osoby pracujące w miejscach o podwyższonym ryzyku zakażenia, takich jak personel basenów, saun, czy siłowni, mogą być bardziej narażeni na kontakt z wirusem HPV. Częste korzystanie z miejsc publicznych, gdzie kontakt z potencjalnie zainfekowanymi powierzchniami jest nieunikniony, zwiększa ryzyko infekcji. Nawet przy zachowaniu podstawowych zasad higieny, całkowite wyeliminowanie ryzyka jest trudne.
Kobiety w ciąży również mogą doświadczać większej podatności na kurzajki. Zmiany hormonalne zachodzące w organizmie podczas ciąży mogą wpływać na funkcjonowanie układu odpornościowego, potencjalnie zwiększając ryzyko rozwoju lub nawrotu brodawek. Po porodzie, zazwyczaj sytuacja wraca do normy, a układ odpornościowy odzyskuje pełną sprawność.
Inne czynniki, które mogą sprzyjać rozwojowi kurzajek, to:
- Częsty kontakt z wodą: Długotrwałe narażenie na wilgoć, na przykład poprzez częste pływanie lub pracę w wilgotnych warunkach, może prowadzić do maceracji skóry, co ułatwia wirusowi wnikanie.
- Drobne urazy skóry: Nawet niewielkie skaleczenia, otarcia czy pęknięcia naskórka, zwłaszcza na dłoniach i stopach, stanowią otwartą drogę dla wirusa.
- Niewłaściwe obuwie: Noszenie ciasnego, nieprzewiewnego obuwia, które powoduje pocenie się stóp i otarcia, może sprzyjać rozwojowi kurzajek stóp.
- Zaburzenia rogowacenia: Choroby skóry, takie jak łuszczyca czy atopowe zapalenie skóry, mogą zaburzać barierę ochronną skóry, zwiększając podatność na infekcje.
Świadomość tych czynników pozwala na indywidualne dopasowanie strategii profilaktycznych i zapobiegawczych, minimalizując ryzyko zakażenia wirusem HPV i rozwoju kurzajek.
Jak dochodzi do zarażenia kurzajkami wirusowe czynniki i drogi przenoszenia
Kurzajki to zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Zrozumienie wirusowego charakteru tych zmian i sposobów ich przenoszenia jest kluczowe dla skutecznej profilaktyki i leczenia. Wirus HPV jest bardzo powszechny i potrafi przetrwać w środowisku zewnętrznym, co czyni go łatwym do przeniesienia. Infekcja zazwyczaj nie jest groźna dla zdrowej osoby, ale może być uciążliwa i wymagać leczenia.
Podstawową drogą zakażenia wirusem HPV jest bezpośredni kontakt ze skórą osoby zainfekowanej, która posiada aktywne brodawki. Wirus znajduje się w komórkach naskórka zmiany skórnej i może łatwo przenosić się na skórę innej osoby poprzez dotyk. Ryzyko zakażenia wzrasta, gdy skóra jest uszkodzona – drobne skaleczenia, otarcia, pęknięcia naskórka lub maceracja (rozmiękczenie) skóry stanowią „wrota” dla wirusa do wniknięcia. Dlatego też, miejsca publiczne, gdzie kontakt ze skórą innych osób lub z zanieczyszczonymi powierzchniami jest częstszy, są potencjalnymi źródłami infekcji.
Szczególne ryzyko zakażenia występuje w miejscach o podwyższonej wilgotności i temperaturze, które sprzyjają przetrwaniu wirusa. Są to przede wszystkim: baseny, sauny, łaźnie publiczne, szatnie, siłownie, a także wspólne prysznice. Wirus HPV może przetrwać na mokrych powierzchniach, takich jak podłoga, ręczniki, czy sprzęt sportowy. Chodzenie boso w tych miejscach znacząco zwiększa ryzyko kontaktu z wirusem. Nawet jeśli brodawka nie jest widoczna, wirus może być obecny w komórkach skóry.
Zakażenie może nastąpić również poprzez przedmioty codziennego użytku, które miały kontakt z zainfekowaną skórą. Należą do nich ręczniki, obuwie, przybory do pielęgnacji stóp, a nawet narzędzia do manicure i pedicure. Dzielenie się tego typu przedmiotami z osobą zakażoną może prowadzić do przeniesienia wirusa. Należy pamiętać, że wirus HPV jest odporny na wysuszenie i może przetrwać na przedmiotach przez pewien czas.
Samoinfekcja, czyli przenoszenie wirusa z jednej części ciała na drugą, jest również częstym mechanizmem. Osoba, która ma już kurzajkę, może nieświadomie przenieść wirusa na inne obszary skóry, na przykład podczas drapania, golenia, czy pielęgnacji. To tłumaczy, dlaczego jedna brodawka może być początkiem rozwoju wielu innych zmian na ciele. Tzw. efekt „zasiewu” jest szczególnie widoczny w przypadku brodawek na dłoniach i stopach.
Ważne jest, aby zrozumieć, że nie każdy kontakt z wirusem HPV prowadzi do rozwoju kurzajek. Kluczową rolę odgrywa tutaj stan układu odpornościowego. U osób z silnym systemem immunologicznym, wirus może zostać szybko zwalczony, zanim dojdzie do infekcji. Jednakże, czynniki takie jak stres, niedobory żywieniowe, choroby przewlekłe, stosowanie niektórych leków, a także wiek (dzieci i osoby starsze) mogą osłabiać odporność i sprzyjać rozwojowi brodawek. Dlatego też, wzmacnianie ogólnej odporności organizmu jest jednym z najlepszych sposobów zapobiegania kurzajkom.
Podsumowując, wirusowe pochodzenie kurzajek, ich łatwe przenoszenie poprzez kontakt bezpośredni i pośredni, a także wpływ czynników osłabiających odporność, tworzą złożony obraz przyczyn ich powstawania. Świadomość tych mechanizmów pozwala na podjęcie odpowiednich kroków profilaktycznych, takich jak dbanie o higienę, unikanie miejsc o podwyższonym ryzyku, czy też wzmacnianie odporności.
Jak organizm walczy z wirusem odpowiedzialnym za kurzajki
Kiedy wirus brodawczaka ludzkiego (HPV) wniknie do organizmu, układ odpornościowy podejmuje działania mające na celu jego zneutralizowanie i wyeliminowanie. Proces ten jest złożony i jego skuteczność zależy od wielu czynników, w tym od typu wirusa, jego ilości oraz ogólnego stanu zdrowia i odporności danej osoby. Wirus HPV celuje w komórki naskórka, powodując ich nieprawidłowe dzielenie się i prowadząc do powstania widocznych zmian skórnych, czyli kurzajek.
Pierwszą linią obrony organizmu są komórki układu odpornościowego, takie jak limfocyty T i komórki NK (naturalni zabójcy). Limfocyty T rozpoznają zainfekowane komórki i albo bezpośrednio je niszczą, albo produkują cytokiny – substancje sygnalizacyjne, które pobudzają inne komórki odpornościowe do działania. Komórki NK natomiast są zdolne do rozpoznawania i zabijania komórek, które wykazują cechy infekcji wirusowej, nawet bez wcześniejszego „szkolenia”.
Wirus HPV jest jednak sprytnym patogenem, który potrafi unikać wykrycia przez układ odpornościowy. Infekuje on głównie komórki podstawnej warstwy naskórka, które dzielą się wolniej, co utrudnia ich szybkie rozpoznanie przez komórki odpornościowe. Ponadto, niektóre typy wirusa HPV posiadają mechanizmy pozwalające na hamowanie odpowiedzi immunologicznej w miejscu infekcji, co sprzyja ich przetrwaniu i rozwojowi brodawek.
U większości zdrowych osób, układ odpornościowy z czasem radzi sobie z infekcją wirusem HPV. Komórki odpornościowe produkują przeciwciała, które neutralizują wirusa, a także limfocyty T cytotoksyczne, które eliminują zainfekowane komórki. Ten proces może trwać od kilku miesięcy do nawet dwóch lat. Wiele kurzajek, zwłaszcza u dzieci, znika samoistnie właśnie dzięki tej odpowiedzi immunologicznej. Organizm niejako „uczy się” rozpoznawać wirusa i skutecznie go zwalczać.
Jednakże, w przypadkach osłabionej odporności, odpowiedź immunologiczna może być niewystarczająca do całkowitego wyeliminowania wirusa. Wówczas infekcja może stać się przewlekła, a kurzajki mogą być oporne na leczenie lub nawracać. Dotyczy to osób z chorobami autoimmunologicznymi, przyjmujących leki immunosupresyjne, zakażonych wirusem HIV, a także osób starszych i dzieci z niedojrzałym układem odpornościowym. W takich sytuacjach, wirus może pozostawać w organizmie w stanie uśpienia, a następnie reaktywować się przy ponownym osłabieniu odporności.
Warto również wspomnieć o tym, że niektóre typy wirusa HPV są powiązane z rozwojem nowotworów. W tych przypadkach, wirus nie tylko namnaża się w komórkach, ale także integruje swój materiał genetyczny z DNA komórki gospodarza, prowadząc do poważnych mutacji. Organizm może mieć trudności z rozpoznaniem i zwalczeniem tak głęboko zmienionych komórek, co zwiększa ryzyko rozwoju zmian przednowotworowych i nowotworowych. Dlatego też, w przypadku brodawek płciowych, zaleca się badania przesiewowe pod kątem onkogenicznym.
Podsumowując, walka organizmu z wirusem powodującym kurzajki jest złożonym procesem immunologicznym. Choć w większości przypadków układ odpornościowy jest w stanie skutecznie poradzić sobie z infekcją, istnieją czynniki, które mogą wpływać na jego efektywność. Dbanie o ogólną kondycję organizmu i wzmacnianie odporności jest kluczowe dla wsparcia naturalnych mechanizmów obronnych.
„`