Jak powstają kurzajki?
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które potrafią pojawić się niespodziewanie i stać się źródłem dyskomfortu, a nierzadko także frustracji. Ich powstawanie związane jest z infekcją wirusową, a dokładniej z wirusem brodawczaka ludzkiego (HPV – Human Papillomavirus). Wirus ten jest niezwykle rozpowszechniony i istnieje wiele jego typów, z których każdy może wywoływać nieco inne rodzaje brodawek w różnych lokalizacjach na ciele. Zrozumienie mechanizmu, dzięki któremu wirus atakuje skórę i prowadzi do powstawania kurzajek, jest kluczowe dla zapobiegania infekcjom i skutecznego leczenia.
Wirus HPV przenosi się głównie przez bezpośredni kontakt skórny, a także poprzez kontakt z zakażonymi powierzchniami. Miejsca takie jak baseny, siłownie, szatnie czy wspólne prysznice stanowią idealne środowisko dla wirusa, gdzie wilgoć i ciepło sprzyjają jego przetrwaniu. Nawet drobne skaleczenia, zadrapania czy otarcia na skórze mogą stanowić „bramę” dla wirusa, ułatwiając mu wniknięcie do organizmu. Po zakażeniu wirus HPV infekuje komórki naskórka, powodując ich niekontrolowany wzrost i proliferację, co manifestuje się jako charakterystyczna, często szorstka w dotyku zmiana skórna – czyli kurzajka. Czas inkubacji, czyli okres od momentu zakażenia do pojawienia się widocznej kurzajki, może być różny i wahać się od kilku tygodni do nawet kilku miesięcy.
Intrygującym aspektem powstawania kurzajek jest fakt, że nie każda ekspozycja na wirusa HPV skutkuje rozwojem brodawki. Nasz układ odpornościowy odgrywa kluczową rolę w walce z infekcją. U wielu osób układ immunologiczny potrafi skutecznie zneutralizować wirusa, zanim ten zdąży wywołać jakiekolwiek objawy. Czynniki takie jak osłabienie odporności, przewlekły stres, niedobory żywieniowe czy przyjmowanie niektórych leków mogą obniżać zdolność organizmu do obrony, zwiększając tym samym ryzyko rozwoju kurzajek. Dzieci i młodzież, których układ odpornościowy jest wciąż w fazie rozwoju, są często bardziej podatne na zakażenia wirusem HPV i rozwój brodawek.
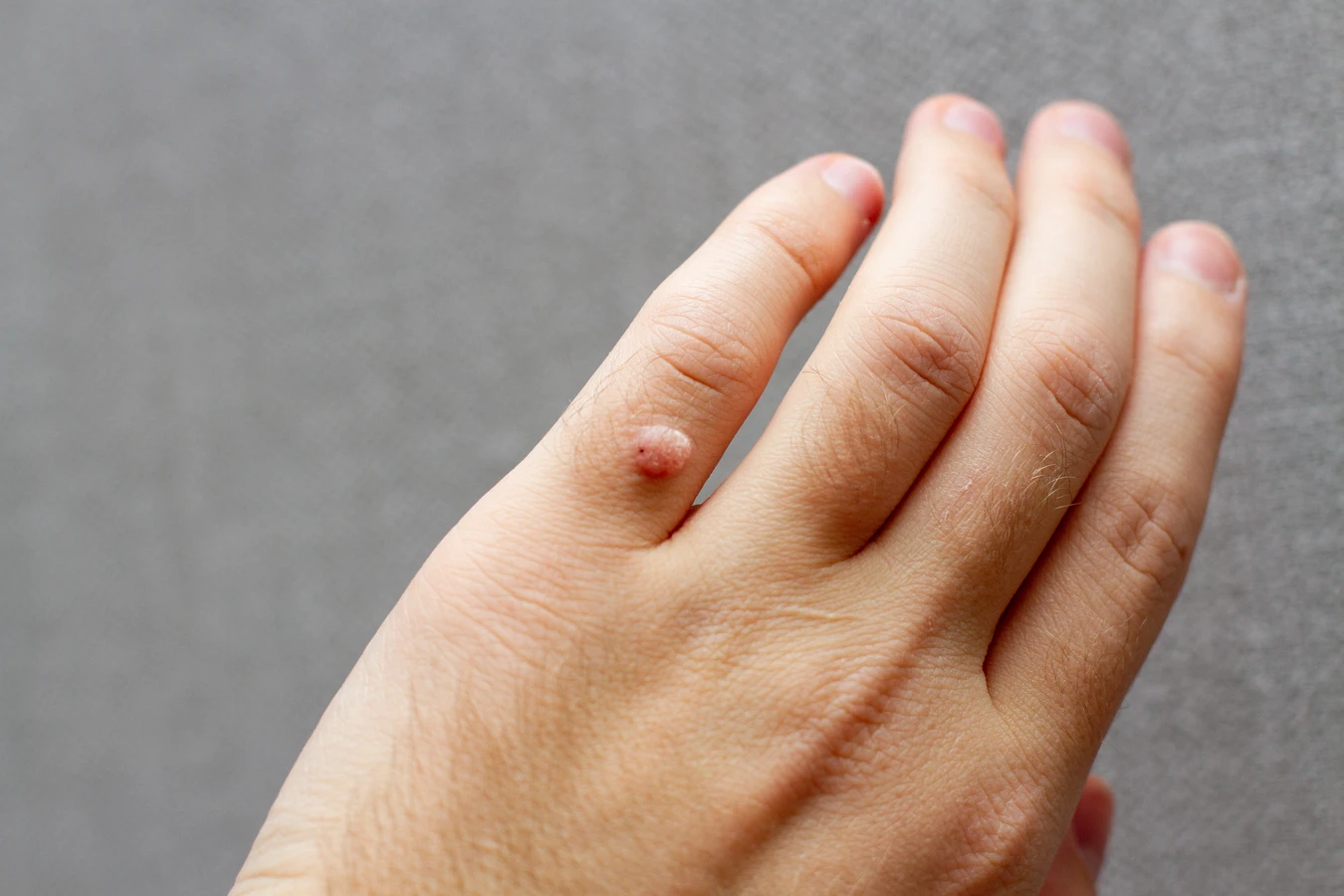
Różnorodność typów wirusa HPV oznacza, że kurzajki mogą przybierać różne formy i lokalizować się w różnych częściach ciała. Najczęściej spotykane są brodawki zwykłe, które pojawiają się głównie na dłoniach i palcach. Brodawki stóp, czyli kurzajki podeszwowe, mogą być niezwykle bolesne ze względu na nacisk wywierany podczas chodzenia. Brodawki płaskie, zazwyczaj mniejsze i gładsze, częściej występują na twarzy i grzbietach dłoni. Brodawki okołopaznokciowe lokalizują się wokół paznokci, a brodawki narządów płciowych, choć wywoływane przez inne typy HPV, wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Zrozumienie, że kurzajki nie są jedynie problemem estetycznym, ale objawem infekcji wirusowej, jest pierwszym krokiem do właściwego zarządzania tym schorzeniem skórnym.
Czynniki sprzyjające rozwojowi kurzajek na skórze
Rozwój kurzajek, mimo że spowodowany jest konkretnym wirusem HPV, nie jest procesem automatycznym. Istnieje szereg czynników, które mogą znacząco zwiększyć podatność na zakażenie i ułatwić wirusowi „zadomowienie się” na skórze, prowadząc do powstawania brodawek. Jednym z najważniejszych czynników jest stan naszego układu odpornościowego. Osłabiona odporność, wynikająca z chorób przewlekłych, niedożywienia, długotrwałego stresu, niedostatecznej ilości snu, a także terapii immunosupresyjnych, czyni nas bardziej narażonymi na infekcje wirusowe, w tym HPV. Organizm, który nie jest w stanie skutecznie zwalczać wirusa, pozwala mu na namnażanie się i wywoływanie zmian skórnych.
Wilgotne i ciepłe środowisko jest idealnym miejscem dla wirusa HPV. Dlatego miejsca takie jak baseny, sauny, łaźnie, siłownie czy wspólne przebieralnie często stają się ogniskami zakażeń. Chodzenie boso w tych miejscach znacząco zwiększa ryzyko kontaktu wirusa ze skórą stóp. Wirus może przetrwać na wilgotnych powierzchniach, takich jak podłogi czy ręczniki, czekając na możliwość zakażenia. Nawet mikroskopijne uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry, stanowią otwartą furtkę dla wirusa. Skóra uszkodzona, sucha, spękana jest znacznie łatwiejszym celem dla HPV niż zdrowy, nieuszkodzony naskórek.
Częsty kontakt z osobami zakażonymi wirusem HPV, nawet jeśli nie są one świadome swojej infekcji lub nie mają widocznych brodawek, również zwiększa ryzyko. Wirus może być obecny na skórze, a przeniesienie go może nastąpić przez bezpośredni kontakt fizyczny, jak podanie ręki, lub pośrednio, poprzez dotykanie wspólnych przedmiotów, takich jak klamki, poręcze czy przybory osobiste. Warto pamiętać, że wirus HPV jest bardzo zaraźliwy, a jego przenoszenie może nastąpić nawet w sytuacjach, gdy nie dochodzi do bezpośredniego kontaktu z widoczną kurzajką.
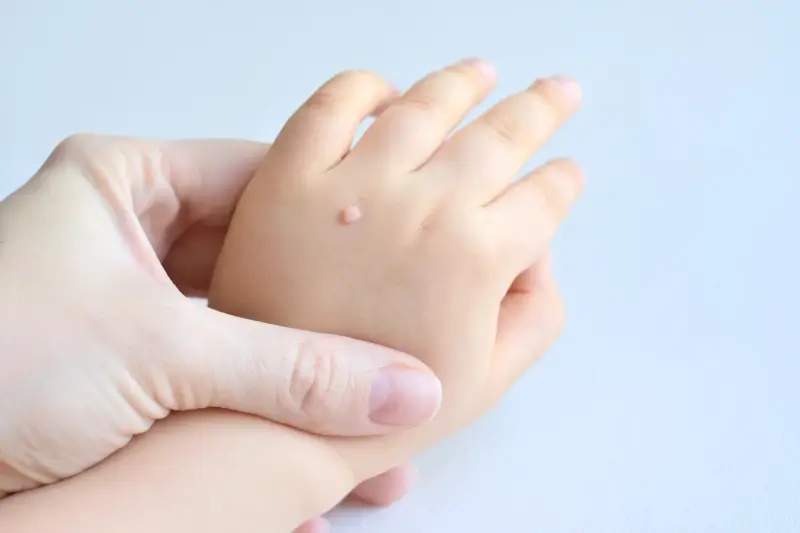
Szczególną grupą narażoną na rozwój kurzajek są dzieci i młodzież. Ich układ odpornościowy jest często jeszcze niedojrzały i mniej skuteczny w zwalczaniu nowych patogenów. Dodatkowo, dzieci często mają zwyczaj obgryzania paznokci, skórek wokół paznokci czy drapania istniejących zmian, co ułatwia rozprzestrzenianie się wirusa na inne części ciała, a także na inne osoby. W przypadku brodawek płciowych, czynnikiem ryzyka jest aktywność seksualna i posiadanie wielu partnerów seksualnych, ponieważ wirus HPV przenosi się głównie drogą płciową. Zrozumienie tych czynników pozwala na podjęcie odpowiednich kroków zapobiegawczych i minimalizowanie ryzyka zakażenia.
Profilaktyka i środki zapobiegawcze przeciwko kurzajkom

W miejscach publicznych o podwyższonym ryzyku zakażenia, takich jak baseny, siłownie, sauny czy publiczne prysznice, zaleca się stosowanie obuwia ochronnego. Klapki czy specjalne sandały skutecznie chronią stopy przed bezpośrednim kontaktem z wirusem obecnym na podłodze. Unikanie chodzenia boso w tych miejscach jest jednym z najprostszych i najskuteczniejszych sposobów zapobiegania brodawkom stóp. Po skorzystaniu z takich miejsc, zaleca się dokładne umycie i osuszenie stóp, aby zminimalizować wilgoć, która sprzyja rozwojowi wirusa.
Dbając o skórę, możemy znacząco utrudnić wirusowi HPV wniknięcie do organizmu. Utrzymywanie skóry nawilżonej, szczególnie na dłoniach i stopach, zapobiega jej pękaniu i tworzeniu się mikrouszkodzeń. Stosowanie balsamów i kremów nawilżających może pomóc w utrzymaniu zdrowej bariery ochronnej skóry. Należy również unikać obgryzania paznokci i skórek wokół nich, ponieważ takie nawyki mogą prowadzić do powstawania drobnych ran, przez które wirus może łatwo wniknąć. Opatrywanie wszelkich skaleczeń, otarć czy zadrapań, nawet tych niewielkich, przyspiesza ich gojenie i chroni przed infekcją.
Wzmocnienie układu odpornościowego jest kolejnym ważnym aspektem profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie przewlekłego stresu to fundamenty silnej odporności. W sytuacjach, gdy układ odpornościowy funkcjonuje prawidłowo, jest on w stanie skuteczniej zwalczać wirusa HPV, zapobiegając rozwojowi brodawek. Warto również pamiętać o szczepieniach przeciwko HPV, które chronią przed zakażeniem najczęściej występującymi typami wirusa, odpowiedzialnymi nie tylko za kurzajki, ale również za niektóre nowotwory. Szczepienia są szczególnie zalecane dla dziewcząt i chłopców przed rozpoczęciem aktywności seksualnej.
Objawy i diagnostyka kurzajek na skórze
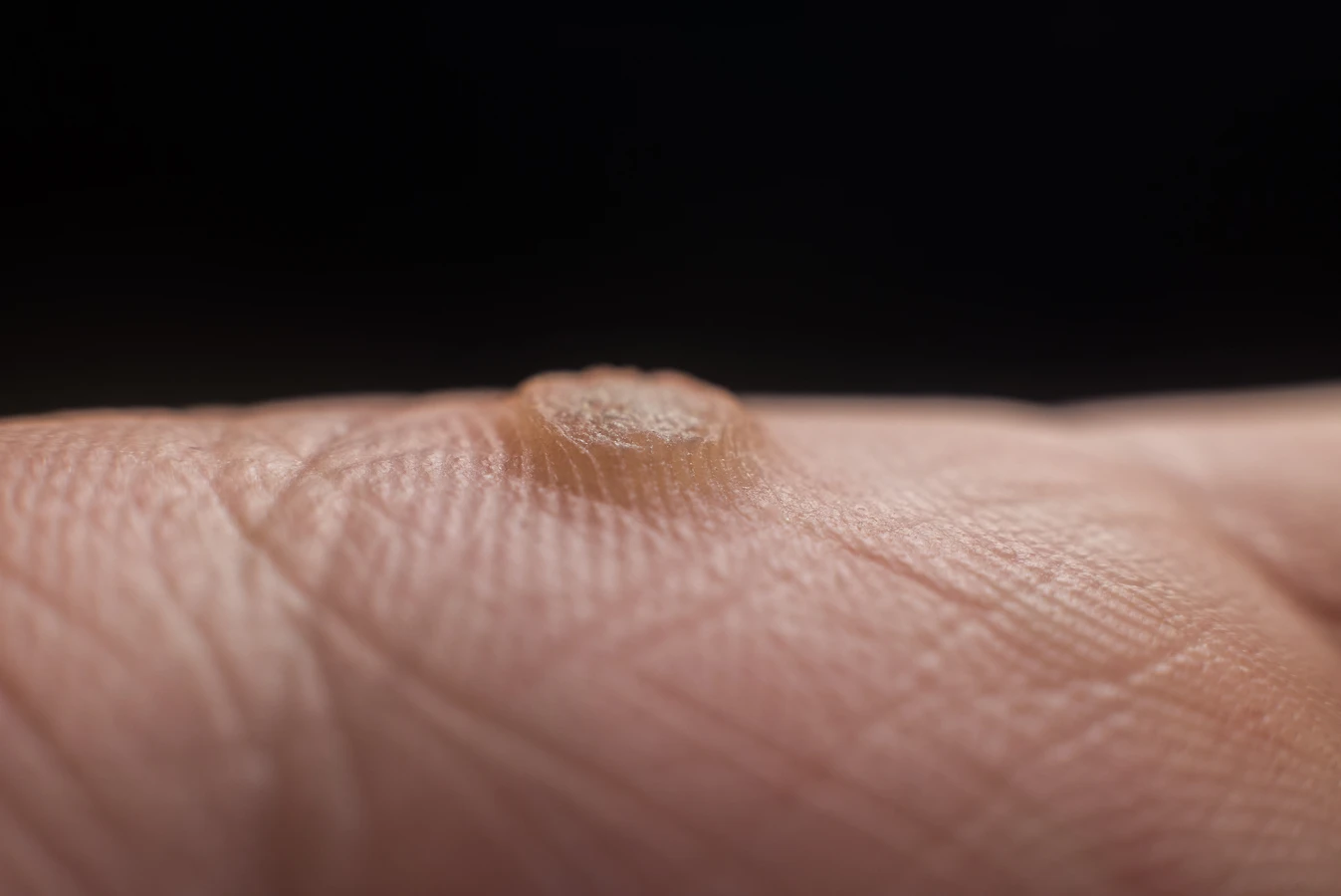
Kurzajki, choć są zmianami wywołanymi przez wirusa HPV, potrafią przybierać różne formy i lokalizować się w różnych miejscach, co przekłada się na zróżnicowane objawy. Najczęściej spotykane są brodawki zwykłe, które charakteryzują się szorstką, grudkowatą powierzchnią i mają często nieregularny kształt. Mogą być pojedyncze lub występować w skupiskach. Najczęściej pojawiają się na dłoniach, palcach, łokciach i kolanach. Zazwyczaj nie powodują bólu, chyba że są uciskane lub drażnione.
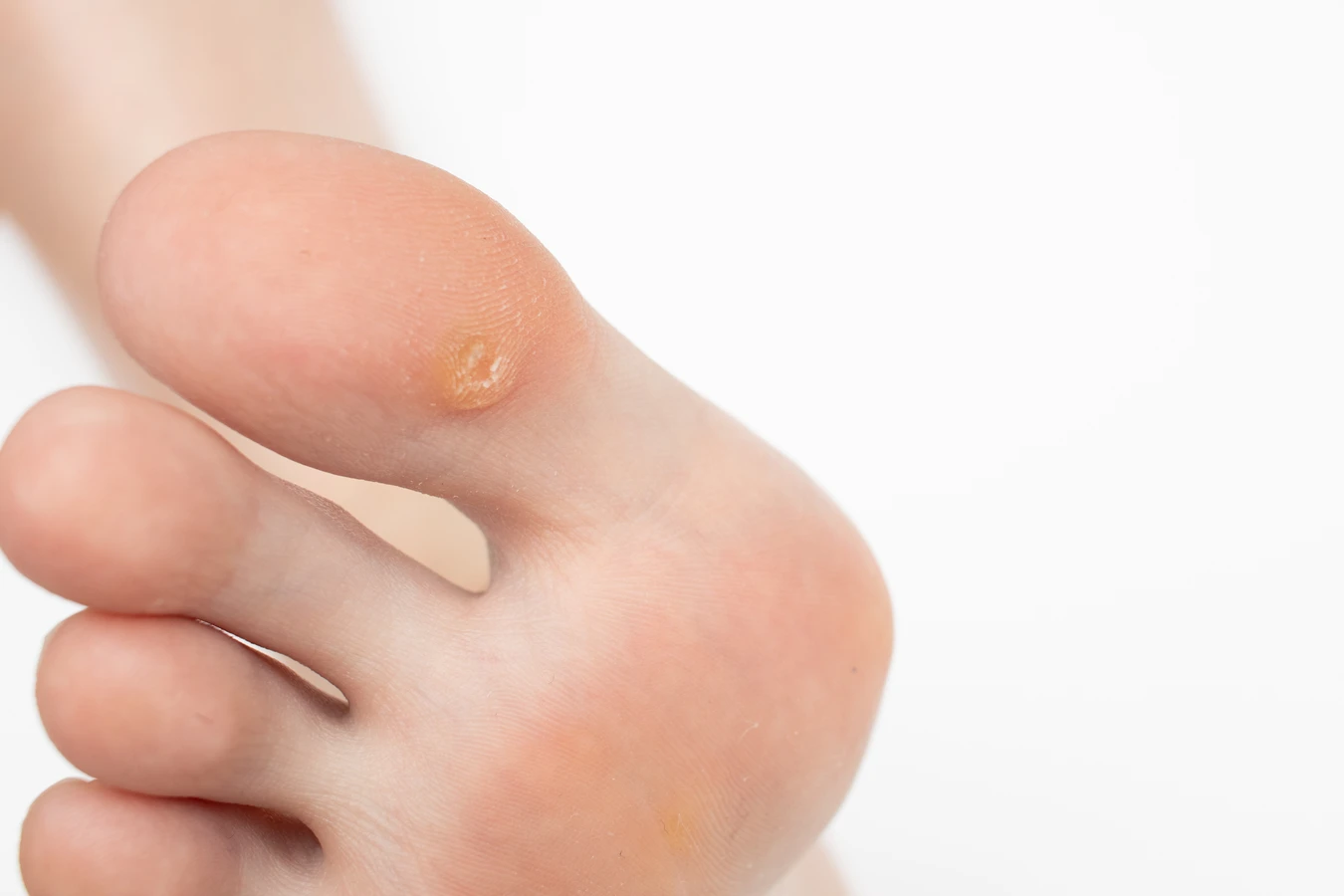
Brodawki stóp, czyli kurzajki podeszwowe, to inna powszechna odmiana. Ze względu na lokalizację na podeszwach stóp, często zapadają się do wnętrza skóry pod wpływem nacisku podczas chodzenia. Mogą przypominać zrogowacenia lub odciski, a ich powierzchnia bywa usiana drobnymi czarnymi punkcikami, które są zatkanymi naczyniami krwionośnymi. Kurzajki podeszwowe mogą być bardzo bolesne, utrudniając chodzenie, a ich leczenie bywa trudniejsze ze względu na grubość warstwy rogowej naskórka.
Brodawki płaskie, które zazwyczaj występują na twarzy, szyi, dłoniach i grzbietach stóp, mają gładką, płaską powierzchnię i są mniejsze od brodawek zwykłych. Mogą mieć kolor skóry, lekko brązowy lub szarawy. Czasami pojawiają się w linii, co jest wynikiem autoinokulacji, czyli przenoszenia wirusa na kolejne miejsca przez drapanie.
Diagnoza kurzajek zazwyczaj opiera się na badaniu fizykalnym i ocenie wizualnej zmiany skórnej przez lekarza, najczęściej dermatologa. Lekarz ocenia wygląd, konsystencję i lokalizację zmiany, porównując ją z charakterystycznymi cechami brodawek. W większości przypadków nie jest konieczne przeprowadzanie dodatkowych badań laboratoryjnych. Jednak w przypadku wątpliwości diagnostycznych, nietypowego wyglądu zmiany, szybkiego rozprzestrzeniania się, nawracających infekcji lub zmian pojawiających się u osób z osłabioną odpornością, lekarz może zlecić biopsję zmiany skórnej. Badanie histopatologiczne pozwala na potwierdzenie obecności wirusa HPV i wykluczenie innych schorzeń, takich jak zmiany nowotworowe czy inne infekcje skórne.
W niektórych przypadkach, szczególnie gdy kurzajki są oporne na tradycyjne metody leczenia lub gdy istnieje podejrzenie zakażenia konkretnym typem wirusa HPV, lekarz może zlecić wykonanie badań molekularnych, takich jak testy PCR. Pozwalają one na identyfikację obecności DNA wirusa HPV oraz określenie jego typu. Jest to szczególnie istotne w przypadku podejrzenia brodawek narządów płciowych, które wymagają odrębnego podejścia terapeutycznego i diagnostycznego. Prawidłowa diagnoza jest kluczowa dla wdrożenia najskuteczniejszej strategii leczenia i zapobiegania nawrotom.
Sposoby leczenia kurzajek i usuwania zmian
Leczenie kurzajek może być procesem długotrwałym i wymaga cierpliwości, ponieważ wirus HPV jest uporczywy, a jego całkowite wyeliminowanie z organizmu nie zawsze jest łatwe. Wybór metody leczenia zależy od lokalizacji, wielkości, liczby kurzajek oraz indywidualnej reakcji pacjenta. Celem terapii jest usunięcie widocznych brodawek oraz pobudzenie układu odpornościowego do zwalczania wirusa.
Jedną z najczęściej stosowanych metod leczenia jest krioterapia, czyli wymrażanie kurzajek za pomocą ciekłego azotu. Zabieg ten powoduje zniszczenie tkanki brodawki poprzez jej zamrożenie. Po zabiegu tworzy się pęcherz, a następnie strupek, który odpada wraz z martwą tkanką. Krioterapia może wymagać kilku sesji w odstępach kilku tygodni. Inną metodą jest elektrokoagulacja, czyli wypalanie kurzajek prądem elektrycznym. Zabieg ten jest skuteczny, ale może pozostawiać blizny, dlatego stosuje się go ostrożniej.
Leczenie farmakologiczne obejmuje stosowanie preparatów zawierających kwas salicylowy lub kwas mlekowy. Dostępne są w postaci płynów, żeli, maści lub plastrów. Substancje te działają keratolitycznie, zmiękczając i złuszczając zrogowaciały naskórek kurzajki, co stopniowo prowadzi do jej zaniku. Leczenie to wymaga regularnego stosowania przez kilka tygodni, a nawet miesięcy. W niektórych przypadkach lekarz może zalecić stosowanie silniejszych środków, takich jak podofilotoksyna czy imikwimod, które działają przeciwwirusowo i immunomodulująco, stymulując układ odpornościowy do walki z infekcją.
W przypadkach opornych na inne metody leczenia, stosuje się metody chirurgiczne, takie jak wycięcie kurzajki skalpelem. Jest to zabieg inwazyjny, który zwykle wykonuje się w znieczuleniu miejscowym i wymaga odpowiedniego zaopatrzenia rany pooperacyjnej. Laseroterapia, wykorzystująca wiązkę lasera do niszczenia tkanki brodawki, jest również skuteczną metodą, szczególnie w przypadku trudnych do usunięcia zmian.
Często, szczególnie u dzieci, kurzajki mogą ustąpić samoistnie w ciągu kilku miesięcy lub lat, gdy układ odpornościowy zwalczy infekcję wirusową. Jednak ze względu na ryzyko rozprzestrzeniania się brodawek i potencjalny dyskomfort, zaleca się konsultację z lekarzem i wdrożenie odpowiedniego leczenia. Samodzielne próby usuwania kurzajek, zwłaszcza za pomocą nieodpowiednich metod, mogą prowadzić do podrażnień, infekcji wtórnych, a nawet bliznowacenia. Dlatego zawsze warto skonsultować się ze specjalistą, który dobierze najodpowiedniejszą i najbezpieczniejszą metodę leczenia.
„`